▷院長ブログ「むずむず脚症候群👣」2020/5/23(土)
むずむず脚症候群
むずむず脚症候群とは
むずむず脚症候群とは、レストレスレッグス症候群(restless legs syndrome:RLS)あるいは下肢静止不能症候群とも呼ばれ、主に下肢に不快な症状を感じる病気です。夜、眠ろうとベッドに入ったときや、新幹線や飛行機あるいは映画館などでじっと座っているときに、脚の内側から不快感が起こり、脚を動かすと和らぐといった特徴があります。欧米での調査結果では、むずむず脚症候群にかかるのは、女性が男性の1.5倍、そして年齢が上がるほど高くなります。
むずむず脚症候群の原因
むずむず脚症候群がなぜ起こるのかはまだ解明されていませんが、主に以下の3つが考えられています。
神経細胞の異常
脳の中で神経どうしの連絡役となっている物質「ドパミン」がうまく働かなくなることによって、症状が現れるという説が有力です。パーキンソン病の患者さんには、むずむず脚症候群の発生率が高いです。
鉄分不足
鉄分は、体内でドパミンを作るのに使われています。鉄分が不足するとドパミンの量が減少し、情報伝達がうまくいかなくなると考えられています。月経過多、月経子宮内膜症の人、妊娠中の人、人工透析を受けている人、慢性腎不全の人などは鉄欠乏性貧血になりやすいため、むずむず脚症候群が起きやすいといえます。
遺伝
むずむず脚症候群は、同じ家族や親族の中でかかりやすいとの研究結果があります。2000年以降に遺伝子の研究が急速に進み、この病気に関係する遺伝子がいくつか見つかっています。
むずむず脚症候群の症状
脚に何とも言えない不快感が生じるむずむず脚症候群の症状を、患者さんは様々な言葉で表現します。
レストレスレッグス症候群の症状の例 (大塚製薬HPより)

4つの特徴的な自覚症状
むずむず脚症候群の症状には、4つの特徴的な自覚症状があり、これらにあてはまる場合は、むずむず脚症候群の可能性があります。
1. 脚の不快な感覚のため、脚を動かしたくてたまらなくなる
脚の表面ではなく深部に不快な感じがあります。両脚に不快感が出ることが多いですが、片方しか出ない場合もあります。進行すると、脚以外にも症状があらわれることもあります。
2. 安静にして、横になったり座ったりしていると症状があらわれる、または強くなる
横になったり、座ったりして数分から1時間以内に症状が出てくる場合が多く、長時間座っていられなくなり、仕事や学業に集中できなかったり、電車や飛行機に乗ることに苦痛を感じる場合もあります。
3. 脚を動かすと、不快な感覚が軽くなる
足を叩いたり、さすったり、歩いたりするなど脚を動かすと、その間は症状が軽くなったり、治まったりします。身体のどこかを動かしていれば症状が軽くなるのも特徴です。運動を止めると症状が再発することが多いです。
4. 夕方から夜にかけて症状が強くなる
夕方から夜になると症状があらわれたり、強くなる傾向があります。1日の中で時間帯により、症状の強さが変化するのが特徴です。進行すると昼間に症状があらわれることがあります。
むずむず脚症候群が生活に及ぼす影響
1. 睡眠への影響
むずむず脚症候群の特徴は、夜に落ち着いているときに症状が強くあらわれることです。その結果、なかなか寝付けなかったり、いったん眠っても脚の不快感で目が覚めてしまうことが多くなります。
夜、眠れないため、疲れがたまりやすくなります。その結果として、昼間にも眠くて、集中力がなくなるなど生活に影響を及ぼします。
2. 昼間の生活への支障
海外で行われた調査では、患者さんの85%は、昼間の生活に悪影響があると回答していますので、患者さんの生活の質(quality of life=QOL)を低下させていることがわかります。
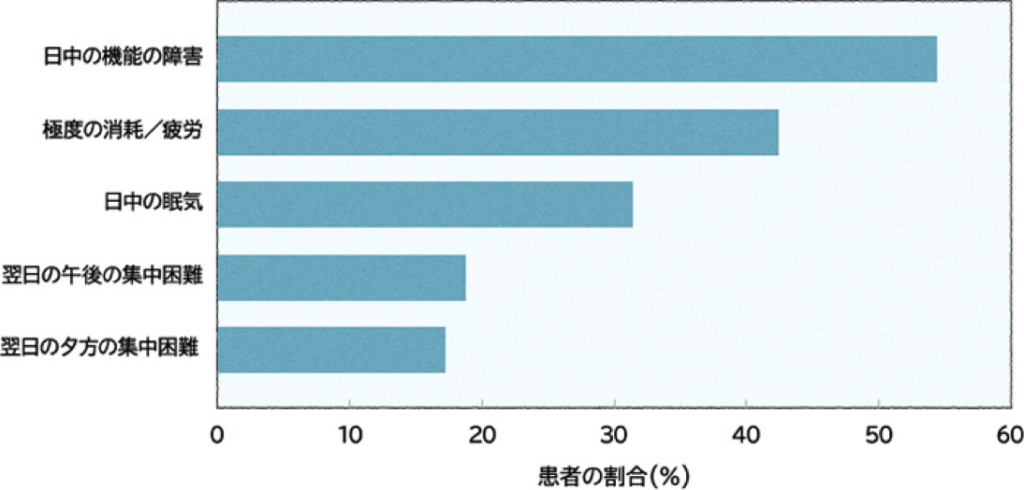
出典:Allen, R. P. et al: Arch. Intern. Med., 165(11), 1286-1292, 2005
井上雄一他 編:RESTLESS LEGS SYNDROME レストレスレッグス症候群(RLS)だからどうしても足を動かしたい(アルタ出版)P.75, 2008
むずむず脚症候群の診断
むずむず脚症候群は、前述の「4つの特徴的な自覚症状」や他の症状の有無についてを患者さんから聞き取って診断する病気です。患者さんの訴える自覚症状が中心となるため、症状の似ている病気との区別が必要となります。そのため、現在治療をしている他の病気についても、必ず医師に伝えてください。
※むずむず脚症候群に間違われやすい他の病気には、以下のものがあります。
- 不眠症-夜寝付けない
- 坐骨神経痛-脚の不快感や痛み
- うつ病気持ちの落ち込み
- 皮膚疾患-皮膚の不快な感覚
むずむず脚症候群の治療
お薬を使わない治療:非薬物療法
症状が軽い場合には、生活習慣の改善によって、良くなる場合があります
1. 鉄分の補給
- 鉄分不足の場合には、鉄剤を服用します。
- 女性は月経により鉄分不足になることがあります。鉄分の多い食物を摂り、さらに鉄分が吸収しやすくなる栄養素も摂るようにします。
2. 原因となる基礎疾患の治療
- ほかの病気や症状が原因となっていることがあります。糖尿病・慢性腎不全・リューマチなどの病気や服用しているお薬を医師に伝えましょう。
4. カフェイン・アルコール・喫煙を控える
- コーヒーやお茶などに含まれるカフェインは、むずむず脚症候群の症状を悪化させ、さらに鉄分の吸収を妨げるため、カフェインを過剰摂取しないようにします。
- アルコール、喫煙もむずむず脚症候群の症状を悪化させますので、できるだけ控えるようにします。
4. 規則的な睡眠
- 規則的な就寝・起床を心がけます。
- 就寝前の激しい運動は避けます。
- 就寝前に短時間歩いたり、脚のマッサージは良いとされています。
5. その他
- お風呂やシャワーなどの温度刺激により、症状が軽減することがあります。温かい方がよいか、冷たい方がよいかは個人差があります。
- 全く動かないことや、逆に激しすぎる運動は症状が起きる原因になることがあります。
- 暇になるとつい脚の症状に意識が向いてしまいます。趣味などで集中できるものなど、症状から注意をそらすことを見つけるようにします。
お薬を使う治療:薬物療法
むずむず脚症候群の治療薬は、鉄剤やドパミン系薬剤、非ドパミン系薬剤などが使われます。鉄剤は鉄不足解消させる作用があり、体内の鉄分・フェリチンを回復させることにより、欠乏していた神経伝達物質であるドパミンの分泌量が増えると考えられています。そのために、むずむず脚症候群を疑った時には、採血で鉄・フェリチンの値を測ることが必要になります。
ドパミン系薬剤(プラミペキソール(商品名:ビ・シフロール)/ロチゴチン(商品名:ニュープロパッチ)/ガバペンチンエナカルビル(商品名:レグナイト))は、脳の視床下部でのドパミンの働きを改善する作用があります。非ドパミン系薬剤は、神経に働いて症状を和らげる薬剤です。ドパミン系薬剤と併用する場合があります。生活指導や不足鉄の補充などの対応でむずむず脚症候群の症状が改善しなかった場合に、これらのドパミン治療薬・非ドパミン系薬剤が用いられます。ドパミン系薬剤を急に増やすと、むずむず脚症候群の症状が手に広がったり、早くむずむず脚症候群の症状が現れてしまったりするオーグメンテーションという悪化現象が起こる場合があります。

